PHCN ĐỨT DÂY CHẰNG CHÉO SAU
ĐẠI CƯƠNG TỔN THƯƠNG DÂY CHẰNG CHÉO SAU
Đứt dây chằng chéo sau (Posterior Cruciate Ligament - PCL) là một chấ
n thương ít gặp hơn so với đứt dây chằng chéo trước (ACL), nhưng l
ại đóng vai trò
quan trọn
g trong việc duy trì sự ổn định của khớp gối. Việc lựa chọn phương pháp điều trị, giữa bảo tồn bằng phục hồi chức năng và phẫu thuật, phụ th
uộc vào nhiều yếu tố như mức độ tổn thương, nhu cầu vận động và mong muốn của bệnh nhân. Bài viết này sẽ cung cấp thông tin ngắn gọn về tình trạng đứt PCL, và các can thiệp điều trị, bao gồm bảo tồn và phẫu thuật.
1. Dịch tễ học
- Tần suất: Đứt PCL chiếm khoảng 3-20% trong tổng số các chấn thương dây chằng gối, tùy thuộc vào nhóm dân số và phương pháp chẩn đoán được sử dụng [1].
- Đối tượng: Thường gặp ở nam giới trẻ tuổi, đặc biệt là những người tham gia các môn thể thao va chạm hoặc có nguy cơ chấn thương cao, như bóng đá, bóng bầu dục và trượt tuyết [2].nhiều hơn nữ giới, do tham gia các hoạt động thể thao và nghề nghiệp có nguy cơ cao.
2. Nguyên nhân và cơ chế tổn thương
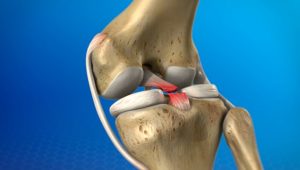
PCL là dây chằng chính giúp ổn định khớp gối theo hướng trước-sau, ngăn cản xương chày trượt ra sau so với xương đùi. Tổn thương PCL thường xảy ra do các cơ chế sau:
- Chấn thương trực tiếp: Cú đánh mạnh vào mặt trước của xương chày khi gối đang gập, như trong tai nạn xe hơi khi đầu gối va vào bảng điều khiển [3].
- Chấn thương gián tiếp: Ngã với bàn chân hướng xuống đất và gối gập, tạo lực căng quá mức lên PCL [4].
- Tổn thương phối hợp: PCL có thể bị tổn thương cùng với các dây chằng khác (ACL, dây chằng bên), sụn chêm, hoặc xương bánh chè trong các chấn thương phức tạp ở gối.

Hình: Cơ chế chấn thương PCL
3. Yếu tố nguy cơ
- Hoạt động thể thao cường độ cao: Tham gia các môn thể thao yêu cầu thay đổi hướng đột ngột hoặc tiếp xúc mạnh.
- Tai nạn giao thông: Đặc biệt là tai nạn xe máy và ô tô.
- Mất cân bằng cơ bắp: Cơ bắp yếu hoặc không cân đối có thể tăng nguy cơ chấn thương [5].
- Nghề nghiệp nguy hiểm: Công việc xây dựng, công nhân hầm mỏ, hoặc các nghề nghiệp có nguy cơ té ngã, va chạm cao cũng làm tăng nguy cơ tổn thương PCL.
4. Phát hiện và chẩn đoán
a. Lâm sàng:
- Cơ chế chấn thương: Hỏi kỹ bệnh sử về cách thức và lực tác động gây chấn thương.
- Triệu chứng:
- Đau: Đau vùng sau gối, có thể lan ra phía trước. Mức độ đau thay đổi tùy theo mức độ tổn thương.
- Sưng: Có thể sưng nhẹ, ít nghiêm trọng hơn so với chấn thương ACL.
- Hạn chế vận động: Khó khăn khi duỗi hoặc gấp gối, đặc biệt là khi đi xuống dốc hoặc quỳ.
- Cảm giác lỏng lẻo: Cảm giác lỏng lẻo hoặc không ổn định khi đi lại hoặc thay đổi hướng.
- Khám thực thể:
- Nghiệm pháp ngăn kéo sau (Posterior Drawer Test): Đây là nghiệm pháp đặc hiệu nhất để đánh giá tổn thương PCL. Bác sĩ cố định xương đùi và kéo cẳng chân ra sau. Nếu xương chày di chuyển ra sau quá mức so với bình thường, nghiệm pháp dương tính, gợi ý tổn thương PCL.
- Dấu võng ra sau (xệ xương chày) (Sag Sign): Quan sát tư thế bệnh nhân nằm ngửa, gối và háng gấp 90 độ. Nếu thấy mâm chày xệ ra sau so với xương đùi, nghiệm pháp dương tính.

Hình: Dấu hiệu võng ra sau,
- Nghiệm pháp xoay ngoài ở 30° và 90° gấp gối: Đánh giá tổn thương PCL góc sau ngoài (posterolateral corner) khi có tăng xoay ngoài ở 30° và 90° gấp gối.
b. Chẩn đoán hình ảnh:
- X-quang: Thường quy để loại trừ các tổn thương xương kèm theo (gãy xương bánh chè, mâm chày, lồi cầu đùi). X-quang có thể thấy dấu hiệu "xệ xương chày sau" trong trường hợp tổn thương PCL nặng.

Hình ảnh X quang cho thấy bám trật xương chày ra sau trong tổn thương PCL
- Cộng hưởng từ (MRI): Là phương pháp chẩn đoán hình ảnh có giá trị nhất để xác định tổn thương PCL, đánh giá mức độ tổn thương, và phát hiện các tổn thương phối hợp (dây chằng khác, sụn chêm, xương dưới sụn). MRI giúp bác sĩ đưa ra quyết định điều trị và tiên lượng phục hồi.

MRI cho thấy PCL và ACL, mặt phẳng đứng dọc
CAN THIỆP CHO TỔN THƯƠNG DÂY CHẰNG CHÉO SAU
Điều trị bảo tồn bằng phục hồi chức năng
- Chỉ định
- Chấn thương PCL độ I và II: Đứt một phần hoặc căng giãn dây chằng.
- Bệnh nhân ít hoạt động thể thao cường độ cao hoặc có bệnh lý kèm theo ngăn cản phẫu thuật.
- Mục tiêu phục hồi chức năng:
- Kiểm soát đau và sưng: Sử dụng các biện pháp giảm đau, chống viêm (chườm lạnh, thuốc giảm đau, điện trị liệu).
- Phục hồi tầm vận động khớp gối: Tập vận động nhẹ nhàng khớp gối, chú trọng vào duỗi gối sớm để tránh cứng khớp.
- Tăng cường sức mạnh cơ: Tập mạnh cơ tứ đầu đùi, cơ hamstring, cơ cẳng chân để tăng cường sự ổn định động học của khớp gối. Đặc biệt chú trọng cơ tứ đầu đùi vì cơ này giúp giảm lực căng lên PCL.
- Cải thiện chức năng và khả năng thăng bằng: Tập các bài tập chức năng, tập thăng bằng để bệnh nhân có thể trở lại các hoạt động sinh hoạt hàng ngày và thể thao (nếu có).
- Phương pháp
- Giai đoạn cấp (0-2 tuần):
- Bảo vệ khớp gối: Sử dụng nẹp gối duỗi hoặc nẹp có bản lề hạn chế duỗi quá mức.
- Giảm đau và sưng: Chườm lạnh 4-6 lần/ngày, điện trị liệu (siêu âm, điện xung giảm đau), thuốc giảm đau nếu cần.
- Tập vận động nhẹ nhàng: Tập vận động cổ chân, bàn chân, các bài tập tĩnh cơ tứ đầu đùi. Tập gấp duỗi gối thụ động và chủ động có trợ giúp trong giới hạn không đau.
- Giai đoạn phục hồi tầm vận động (2-6 tuần):
- Tăng dần tầm vận động khớp gối: Tập gấp duỗi gối chủ động, có thể sử dụng thêm các bài tập kéo giãn nhẹ nhàng.
- Tăng cường sức mạnh cơ: Tập các bài tập tăng cường sức mạnh cơ tứ đầu đùi (gánh tạ chân, đạp xe đạp lực nhẹ), cơ hamstring (cuốn tạ chân), cơ cẳng chân.
- Tập thăng bằng: Bắt đầu với các bài tập thăng bằng tĩnh trên mặt phẳng ổn định.
- Giai đoạn phục hồi chức năng (6-12 tuần trở lên):
- Tăng cường sức mạnh cơ toàn diện: Tập các bài tập mạnh cơ với kháng lực tăng dần, tập các bài tập plyometric (nhảy bước, nhảy dây) khi đủ sức mạnh cơ.
- Tập chức năng chuyên biệt: Tập các động tác liên quan đến hoạt động sinh hoạt hàng ngày và thể thao (đi bộ nhanh, chạy bộ, nhảy, các bài tập thể thao chuyên biệt).
- Tập thăng bằng động: Tập thăng bằng trên mặt phẳng không ổn định (ván thăng bằng, đệm nhún).
- Đeo nẹp chức năng: Có thể sử dụng nẹp chức năng khi tập luyện cường độ cao hoặc khi trở lại chơi thể thao để bảo vệ PCL.

Hình: Nẹp gối chức năng
- Ưu điểm
- Tránh các rủi ro phẫu thuật: Như nhiễm trùng, biến chứng gây mê.
- Chi phí thấp hơn: So với phẫu thuật và thời gian nằm viện ngắn hơn.
- Phù hợp cho bệnh nhân cao tuổi hoặc có bệnh lý toàn thân.
- Nhược điểm
- Thời gian hồi phục dài hơn: Có thể mất nhiều tháng để đạt được chức năng tối ưu.
- Nguy cơ mất ổn định kéo dài: Có thể dẫn đến thoái hóa khớp gối về lâu dài.
- Hiệu quả không đảm bảo: Đặc biệt trong trường hợp tổn thương nặng hoặc bệnh nhân hoạt động cao.
Phẫu thuật
- Chỉ định
- Chấn thương PCL độ III: Đứt hoàn toàn dây chằng hoặc có sự di lệch xương chày đáng kể.
- Tổn thương đa dây chằng: Khi PCL bị tổn thương cùng với ACL hoặc các dây chằng bên.
- Mất ổn định khớp gối kéo dài: Ảnh hưởng đến chức năng và chất lượng cuộc sống.
- Bệnh nhân trẻ tuổi, vận động viên: Có nhu cầu hoạt động cao.
- Phương pháp phẫu thuật
- Tái tạo dây chằng PCL
- Sử dụng gân tự thân: Gân cơ bán gân, gân cơ tứ đầu đùi.
- Gân đồng loại hoặc dị loại: Khi không thể sử dụng gân tự thân.
- Kỹ thuật mổ nội soi: Ít xâm lấn, giảm đau sau mổ và thời gian hồi phục nhanh hơn [8].

Hình: Tái tạo dây chằng chéo sau
- Chương trình tập luyện sau phẫu thuật:
Tham khảo : CHƯƠNG TRÌNH CỦA UW HEALTH SPORTS
- Ưu điểm
- Khôi phục chức năng và giải phẫu: Giúp khớp gối ổn định hơn.
- Giảm nguy cơ thoái hóa khớp: Bằng cách phục hồi động học bình thường của khớp.
- Cho phép trở lại hoạt động thể thao: Ở mức độ cao hơn.
- Nhược điểm
- Rủi ro phẫu thuật: Nhiễm trùng, hình thành cục máu đông, tổn thương mạch máu hoặc thần kinh.
- Chi phí cao hơn: Bao gồm chi phí phẫu thuật và phục hồi chức năng sau mổ.
- Thời gian phục hồi kéo dài hơn: Thời gian phục hồi sau phẫu thuật thường kéo dài hơn so với điều trị bảo tồn, có thể mất 6-9 tháng hoặc hơn để phục hồi hoàn toàn.
So sánh kết quả giữa phẫu thuật và bảo tồn
- Hiệu quả chức năng
- Điều trị bảo tồn: Thích hợp cho tổn thương nhẹ, kết quả tốt trong hoạt động hàng ngày nhưng có thể không đủ cho hoạt động thể thao cường độ cao [9].
- Phẫu thuật: Cải thiện sự ổn định của khớp và cho phép trở lại hoạt động thể thao, nhưng cần thời gian hồi phục dài hơn.
- Nguy cơ thoái hóa khớp
- Điều trị bảo tồn: Tăng nguy cơ thoái hóa khớp do mất ổn định kéo dài.
- Phẫu thuật: Giảm nguy cơ thoái hóa bằng cách khôi phục động học khớp bình thường [10].
- Sự hài lòng của bệnh nhân
- Phẫu thuật: Thường có mức độ hài lòng cao hơn ở bệnh nhân trẻ và hoạt động cao.
- Điều trị bảo tồn: Thích hợp cho bệnh nhân ít hoạt động hoặc không muốn phẫu thuật.
Khi nào nên phẫu thuật và khi nào nên bảo tồn
Nên phẫu thuật khi:
- Đứt PCL độ III: Với sự di lệch xương chày đáng kể.
- Tổn thương đa dây chằng: Để khôi phục sự ổn định toàn diện của khớp gối.
- Bệnh nhân trẻ, vận động viên: Cần trở lại hoạt động thể thao ở mức cao.
- Mất ổn định khớp gối dai dẳng: Ảnh hưởng đến chất lượng cuộc sống và không đáp ứng với điều trị bảo tồn.
Nên điều trị bảo tồn khi:
- Đứt PCL độ I và II: Tổn thương nhẹ đến trung bình.
- Bệnh nhân ít hoạt động: Người cao tuổi hoặc có nhu cầu hoạt động thấp.
- Chống chỉ định phẫu thuật: Do bệnh lý toàn thân hoặc rủi ro phẫu thuật cao.
- Bệnh nhân không mong muốn phẫu thuật: Sau khi đã được tư vấn đầy đủ về ưu và nhược điểm.
Kết luận
Quyết định giữa phẫu thuật và điều trị bảo tồn cho đứt PCL phụ thuộc vào nhiều yếu tố, bao gồm mức độ tổn thương, nhu cầu và mong muốn của bệnh nhân, cũng như nguy cơ và lợi ích của từng phương pháp. Phẫu thuật thường được ưu tiên cho tổn thương nặng và bệnh nhân có nhu cầu hoạt động cao, trong khi điều trị bảo tồn có thể đủ cho tổn thương nhẹ và bệnh nhân ít hoạt động. Sự tư vấn kỹ lưỡng và hợp tác giữa bác sĩ và bệnh nhân là quan trọng để đạt được kết quả điều trị tốt nhất.
NGUỒN:PHCN Online - PHỤC HỒI CHỨC NĂNG TỔN THƯƠNG DÂY CHẰNG CHÉO SAU KHỚP GỐI





